QUADRO DI ISCHEMIA MIOCARDICA
Se un’arteria è parzialmente occlusa da una placca aterosclerosica, da un trombo, da un embolo o è soggetta a spasmi, può determinare un quadro di ischemia miocardica(infarto del miocardio). La situazione è detta dai medici ischemia e le conseguenze dipendono dall’entità della diminuzione del flusso sanguigno e dalle caratteristiche degli organi interessati.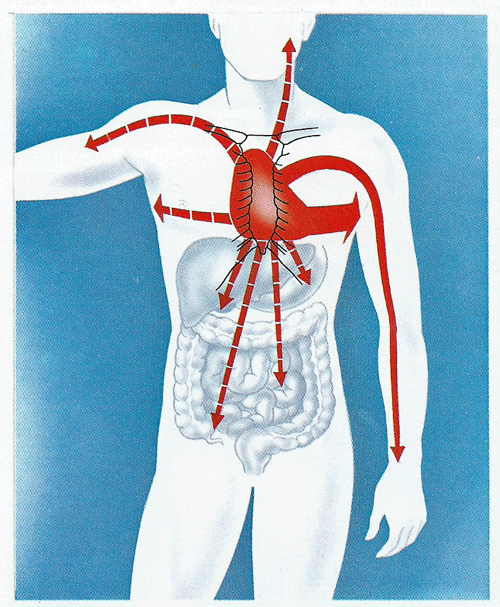
Per esempio, se ogni zona di un organo riceve sangue da una sola arteria, come avviene nel caso del cuore, le conseguenze dell’ostruzione di un ramo arterioso sono più gravi; in altri organi, ogni zona riceve sangue da una rete formata da più arterie, e in questo caso l’entità dei danni dipende dall’efficienza complessiva della rete di arterie. Inoltre, alcuni tessuti, come quello nervoso e il cuore, sono particolarmente sensibili alla carenza di ossigeno: un’interruzione dell’afflusso di sangue anche per pochi minuti è sufficiente a provocare danni irreversibili.
Di solito l’ischemia insorge, almeno nella fase iniziale della malattia, quando l’organo è sottoposto a uno sforzo e richiede un maggiore afflusso di sangue che l’arteria ristretta non è in grado di fornire: questo tipo di ischemia si manifesta con un forte dolore, che compare sotto sforzo e regredisce con il riposo. Per esempio, se sono interessate le arterie delle gambe, quando il paziente cerca di correre o cammina a lungo insorge un forte dolore che lo costringe a fermarsi; se sono interessate le arterie dell’intestino, il dolore compare durante la digestione. Se la lesione dell’arteria è molto grave, le crisi di ischemia possono insorgere senza motivo apparente, e si può verificare non una riduzione, bensì una totale sospensione dell’afflusso di sangue ai tessuti.
Se la sospensione del flusso sanguigno dura per un periodo di tempo sufficiente, può provocare la morte del tessuto, cioè l’infarto. Questa lesione è, ovviamente, irreversibile: il tessuto morto non può più rigenerarsi e viene sostituito da una cicatrice. L’infarto di un organo è sempre una lesione grave, anche se le conseguenze dipendono, ovviamente, dall’ampiezza della zona colpita e dall’importanza dell’organo interessato: per esempio, l’infarto del cuore, del cervello o del polmone può essere istantaneamente mortale, mentre l’infarto di una piccola zona della milza può essere ben sopportato. L’infarto dell’intestino è invece pericoloso, perché provoca una peritonite.
L’angina pectoris
L’angina pectoris costituisce un tipico esempio di malattia ischemica e si verifica quando le arterie del cuore, dette coronarie, sono parzialmente occluse e regredisce spontaneamente se il paziente resta immobile. Per favorire la regressione della crisi, il medico può prescrivere farmaci a base di trinitrina, che devono essere assunti alla comparsa dei primi sintomi, lasciandoli sciogliere sotto la lingua.
Per prevenire la comparsa dell’angina pectoris, è molto importante cercare di evitare gli sforzi bruschi, gli stress emotivi e l’esposizione al freddo; se le crisi compaiono soprattutto di notte, il medico può consigliare l’uso di pomate o di cerotti medicati contenenti trinitrina, che devono essere applicati sul torace alla sera: in questo modo, la trinitrina viene lentamente assorbita. Molto più grave è una forma di angina detta instabile, in cui i primi episodi compaiono sotto sforzo
e hanno breve durata, ma con il passare del tempo gli attacchi compaiono senza causa apparente e diventano più lunghi e più frequenti. Questo tipo di angina conduce spesso all’infarto del miocardio, e la sua comparsa rende consigliabile un ricovero in ospedale.
L’infarto del miocardio
I medici definiscono miocardio il muscolo che costituisce le pareti del cuore: l’infarto del miocardio è la morte di una zona del muscolo cardiaco, provocata da un’interruzione dell’afflusso di sangue. Spesso, l’infarto del miocardio è preceduto da una serie di attacchi di angina pectoris, ma talvolta può comparire assolutamente imprevisto.
La differenza fra angina pectoris e infarto consiste, in fondo, solo nella durata dell’interruzione dell’afflusso di sangue: se questa è molto breve, la situazione torna alla normalità dopo la comparsa di una crisi dolorosa di angina pectoris; se è prolungata, il tessuto va incontro a una lesione irreversibile e compare l’infarto del miocardio.
I sintomi dell’infarto sono piuttosto simili a quelli dell’angina pectoris: improvvisamente compare un senso di oppressione al torace, che con il passare del tempo si trasforma in un vero e proprio dolore, diffuso al collo e al braccio sinistro. A differenza di quanto si verifica nell’angina pectoris, il dolore non tende a passare dopo qualche minuto, ma diventa sempre più violento e persiste anche per dodici o ventiquattro ore. Di solito, si sospetta l’insorgenza di un infarto se il dolore dura oltre venti minuti.
A volte, però, i sintomi dell’infarto non sono così evidenti: se la lesione ha colpito la parte inferiore del cuore, il dolore può essere localizzato al confine fra torace e addome, e può essere accompagnato da sintomi come nausea, vomito e sudorazione profusa: di fronte a questi sintomi è più facile pensare a una banale indigestione, invece che a un infarto.
Questo errore è fonte di gravi conseguenze, perché induce a non richiedere l’intervento di un medico: l’infarto è una malattia temibile perché può provocare l’insorgenza improvvisa di gravissime complicazioni, che possono portare rapidamente a morte l’ammalato se non vengono curate tempestivamente. Quindi, tutte le persone colpite da un infarto devono essere ricoverate immediatamente in ospedale.
Se si ha anche solo il sospetto di essere stati colpiti da un infarto, cioè se si avverte un dolore al torace intenso e persistente, è necessario chiamare immediatamente il medico, che deciderà se è necessario procedere al ricovero in ospedale.
In attesa del medico, è consigliabile coricarsi a letto, in un ambiente tranquillo, e cercare di stare calmi: uno stato di ansia richiede un maggiore sforzo al cuore. In caso di infarto, tutte le cure devono essere prescritte dal medico e seguite molto scrupolosamente dal paziente. Estremamente importante è anche il periodo di convalescenza che segue la malattia.
In passato, ai pazienti colpiti da infarto si consigliava un riposo assoluto per un lungo periodo; attualmente, già nei primi giorni dopo il ricovero, si consiglia al paziente di alzarsi gradualmente dal letto e di trascorrere qualche ora al giorno seduto in poltrona, e poi di fare qualche breve passeggiata nei corridoi dell’ospedale. Una volta tornato a casa, il paziente, per quanto anziano sia, non deve restare completamente inattivo: di solito è il medico stesso a prescrivere un piccolo programma di attività fisica, adeguato alle condizioni di salute.

L’ischemia del muscolo cardiaco, alla base dell’angina pectoris, provoca alterazioni
del tracciato elettrocardiografico, ma solo durante la crisi. Per diagnosticare con certezza
questa malattia sarebbe quindi necessario eseguire un elettrocardiogramma
durante la crisi o, meglio, sottoporre il paziente a uno sforzo ben dosato facendolo pedalare
su una speciale bicicletta da camera, il cicloergometro: in questo modosi induce un lievissimo stato di ischemia del cuore, naturalmente tenuto sotto controllo
Le aritmie dell’anziano
La capacità del cuore di contrarsi ritmicamente è legata alla presenza di un complesso sistema di regolazione: l’impulso che genera la contrazione nasce nel nodo seno-atriale, situato a livello degli atri, cui si propaga immediatamente; quindi scende verso i ventricoli attraverso un fascio principale, che poi si divide in due branche, destra e sinistra; quest’ultima è ulteriormente suddivisa in due rami.
Nelle persone anziane, si possono verificare delle interruzioni di questo sistema di trasmissione degli impulsi: a volte, l’interruzione può essere legata a uno stato di ischemia prolungata o a un infarto che abbia danneggiato i tessuti; nelle persone più anziane, la lesione può essere provocata anche da uno stato di logoramento del tessuto cardiaco, legato ai fenomeni dell’invecchiamento. Le conseguenze di questa situazione dipendono dal punto in cui si è verificato il blocco della trasmissione degli impulsi.
Molto spesso, il blocco interessa solo una delle due branche che trasportano l’impulso a livello dei ventricoli, oppure uno solo dei rami della branca sinistra. Questo tipo di anomalia non provoca alcun disturbo e-vidente, perché l’impulso riesce a propagarsi ugualmente ai ventricoli attraverso vie alternative: la malattia viene di solito scoperta quando il paziente si sottopone a un esame elettrocardiografico di controllo.
Se l’interruzione è insorta nella zona di confine fra atrio e ventricolo, le conseguenze possono essere più gravi. In questa condizione, l’impulso che determina la contrazione del cuore riesce di solito a passare dagli atri ai ventricoli, ma ogni tanto si arresta: la contrazione dei ventricoli è, quindi, aritmica e a volte questa aritmia può essere tale da impedire al paziente di compiere degli sforzi. La situazione diventa più grave se la conduzione degli impulsi fra atri e ventricoli si arresta completamente, come può comparire improvvisamente nei pazienti anziani. La prima conseguenza è un arresto della contrazione dei ventricoli e quindi un blocco della circolazione del sangue; questa condizione tende a risolversi da sola in breve tempo, perché i ventricoli
sono capaci di contrarsi autonomamente; ma se questa ripresa della contrazione dei ventricoli non avviene nel giro di pochi minuti, l’interruzione dell’afflusso di sangue al cervello provoca la morte.
Questo tipo di crisi insorge improvvisamente, e non è preceduto da alcun segno premonitore: qualche secondo dopo l’insorgenza del blocco, il paziente diventa pallido, perde conoscenza e può essere colpito da qualche breve convulsione; nel giro di qualche minuto, se il battito cardiaco non riprende, il paziente assume un colorito bluastro e le sue pupille appaiono dilatate: questi segni indicano una grave compromissione del sistema nervoso e, se non si interviene rapidamente, sono presto seguiti dalla morte del paziente.
In questi casi, è inutile attendere l’intervento del medico, che deve essere comunque chiamato con urgenza: l’unico modo per salvare la vita dell’ammalato consiste nel praticare immediatamente il massaggio cardiaco e la respirazione bocca a bocca.
Le miocardiopatie
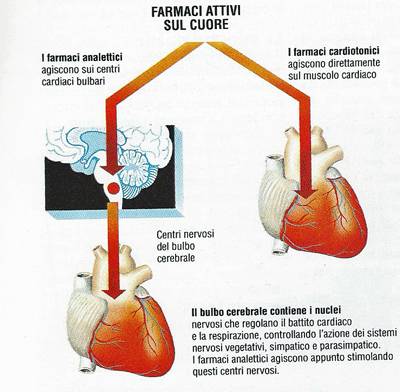
I farmaci cardiotonici sono insostituibili nei casi di scompenso cardiaco, quando il cuore non riesce più a svolgere il suo compito. Una cura a base di un farmaco cardiotonico, come la digitale, può consentire al cuore di contrarsi di nuovo efficacemente; questi farmaci devono però essere prescritti dal medico, perché una dose anche non molto superiore a quella efficace può provocare gravi effetti collaterali. Particolare prudenza va usata quando la digitale deve essere impiegata insieme ai diuretici, come avviene piuttosto spesso.
Il termine generico di miocardiopatie o cardiomiopatie comprende molte malattie che provocano una degenerazione del tessuto muscolare del cuore, non legata a processi infiammatori.
In passato si riteneva che le cardiomiopatie fossero molto rare, ma recentemente si è scoperto che molti disturbi apparentemente attribuibili a lesioni aterosclerotiche delle coronarie sono in realtà causati da queste malattie.
La classificazione delle miocardiopatie è molto complessa: alcune forme sono di origine ignota, altre sono legate all’abuso di alcool, altre ancora sono trasmesse con un meccanismo ereditario. Nelle persone anziane è relativamente frequente una forma di cardiomiopatia legata all’amiloidosi, una
grave malattia che determina la deposizione di una grande quantità di proteine in molti organi, fra cui il cuore. L’amiloidosi, costituisce una complicazione di altre malattie: una forma grave insorge nei casi di mieloma multiplo, una malattia tumorale maligna.
La terapia delle miocardiopatie è molto difficile: nelle persone giovani può essere effettuato un trapianto cardiaco, ma ovviamente un anziano non può sopportare questo difficile intervento. Ai pazienti anziani si consiglia, allora, di evitare gli sforzi, di restare il più possibile a letto e di assumere farmaci che riducano il lavoro del cuore.