Le principali patologie intestinali
La diverticolosi
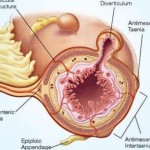
Nella parete del colon possono comparire delle estroflessioni a forma di sacchetto chiamate diverticoli: queste lesioni sono presenti in circa un terzo delle persone che hanno superato i sessant’anni di età, soprattutto se la loro alimentazione comprende poche fibre vegetali. Un’alimentazione povera di scorie porta, infatti, alla formazione di feci di volume ridotto, che vengono spinte avanti con maggiore difficoltà dalla muscolatura del colon. Con il passare degli anni, la muscolatura del colon sottoposta a questo maggiore sforzo si sviluppa in modo anomalo, e la pressione all’interno dell’intestino aumenta: a questo punto, i tratti deboli delle pareti del colon vengono spinti verso l’esterno, e possono sporgere, formando dei sacchetti, fra le maglie dilatate delle fibre muscolari. Si formano così i diverticoli: le loro pareti sono prive di fibre muscolari e per questo motivo i materiali di rifiuto che giungono nel colon tendono ad accumularsi al loro interno, infiammandole; questa complicazione è detta diverticolite, e può provocare gravi emorragie o addirittura la perforazione del colon. Se i diverticoli non sono infiammati, la loro presenza provoca la comparsa di crampi nella parte sinistra dell’addome e un irregolare alternarsi di stipsi e diarrea. L’infiammazione di un diverticolo si manifesta con sintomi molto evidenti: dolore intenso, localizzato nella metà sinistra dell’addome, e febbre.
Poiché la comparsa dei diverticoli è provocata da una carenza di fibre vegetali nella dieta, la terapia più efficace della diverticolosi consiste nel modificare l’alimentazione, aggiungendo gradualmente cibi ricchi di fibre, come frutta, verdura e cereali integrali: a volte è consigliabile arricchire gli alimenti con una piccola quantità di crusca, che deve essere lentamente aumentata fino a raggiungere i due cucchiai al giorno. Questa nuova dieta può provocare inizialmente qualche disturbo, come una leggera diarrea con meteorismo, destinati a scomparire nel giro di due settimane. Se è già insorti la diverticolite, è necessario seguire una dieta liquida per qualche giorno e chiedere l’intervento del medico, che potrà prescrivere una terapia a base di farmaci antibiotici.
Le ernie dell’intestino
Il termine ernia viene impiegato dai medici per definire la fuoriuscita di un viscere o di una parte di esso dalla cavità che normalmente lo contiene, attraverso un orifizio presente nella parete di questa cavità.
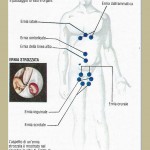
La più comune forma di ernia è quella intestinale, che compare quando un’ansa dell’intestino e il suo rivestimento costituito dal foglietto peritoneale, fuoriescono attraverso un punto debole della parete addominale e producono un rigonfiamento ben visibile sotto la pelle: questo rigonfiamento non è sempre presente, perché l’ansa può scivolare nuovamente nell’addome.
La zona più frequentemente interessata dalla comparsa di ernie è l’inguine: le ernie inguinali rappresentano circa i quattro quinti di tutte le ernie e colpiscono quasi esclusivamente gli uomini. Nelle donne può comparire un altro tipo di ernia, chiamata ernia crurale, nella zona immediatamente sottostante all’inguine. Un altro tipo comune di ernia è quella ombelicale: queste ernie possono essere già presenti alla nascita, e in questo caso tendono a guarire da sole, oppure possono comparire nell’età avanzata, soprattutto in donne obese che hanno avuto molti figli.
Il primo sintomo delle ernie intestinali è la comparsa di una piccola protuberanza sulla superficie dell’addome, di solito a livello dell’inguine, dell’ombellico o di una vecchia cicatrice chirurgica.
La protuberanza non è sempre presente, almeno nelle fasi iniziali della malattia: se ci si stende per qualche ora, l’ernia scompare temporaneamente, ma tende a ricomparire quando si sta alzati e può fuoriuscire improvvisamente se si compie uno sforzo o dopo un forte colpo di tosse. 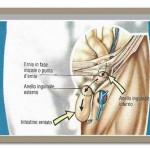 Con il passare del tempo, l’ernia tende a ingrandirsi sempre più e può raggiungere anche dimensioni tali da non riuscire a rientrare nell’addome.
Con il passare del tempo, l’ernia tende a ingrandirsi sempre più e può raggiungere anche dimensioni tali da non riuscire a rientrare nell’addome.
Un’ernia voluminosa può essere leggermente dolente; ma un forte dolore è sintomo di una grave complicazione: lo strozzamento dell’ernia, che compare quando il tratto dell’intestino che forma l’ernia si torce, si gonfia o resta comunque intrappolato. Il risultato è che l’afflusso di sangue all’ansa strozzata è interrotto e la zona di intestino interessata può morire, provocando quindi un’infezione diffusa. L’unico modo per prevenire questa grave complicazione è sottoporsi a un intervento chirurgico per riportare nella posizione corretta l’intestino erniato; se l’ernia si è strozzata, l’intervento dove essere eseguito con la massima urgenza.
Il morbo di Crohn
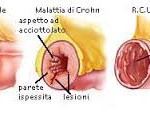
Viene chiamata morbo di Crohn o enterite regionale una malattia infiammatoria cronica dell’intestino, che colpisce soprattutto l’ileo. Le cause di questa malattia non sono conosciute: molti medici pensano si tratti di una reazione anomala dell’organismo a un’infezione, forse virale, dell’intestino. La malattia non è molto diffusa, ma negli ultimi dieci anni è diventata cinque volte più frequente; di solito compare fra i quindici e i trentacinque anni, ma è piuttosto frequente anche dopo i sessant’anni.
Le zone dell’intestino interessate sono gravemente infiammate, cosparse di ulcere; un tratto può diventare duro
e teso come una corda. Questa situazione provoca sintomi molto evidenti: in una prima fase dolori addominali, diarrea, perdita di peso e malessere. Quindi l’appetito diminuisce, compaiono degli attacchi di febbre e l’intestino infiammato può non riuscire più ad assorbire il ferro e la vitamina B, causando una grave forma di anemia, che si manifesta con pallore e debolezza. Nella fase avanzata della malattia, può comparire una deformazione a bacchetta di tamburo delle dita: questo vuol dire che le ultime falangi si ingrossano, e le unghie si incurvano.
In un quarto dei casi, il morbo di Crohn tende a guarire spontaneamente, soprattutto se la malattia compare in modo brusco. Durante le crisi di dolori addominali e diarrea, è necessario seguire una dieta povera di fibre vegetali e ricca di proteine: spesso è necessario abolire il latte. Le fibre vegetali devono poi essere reintrodotte nella dieta con molta cautela. Il medico può consigliare una cura a base di ferro, vitamine o altri farmaci.
La colite ulcerosa
Questa malattia è chiamata più correttamente dai medici rettocolite ulcerosa: si tratta di una grave malattia infiammatoria della mucosa intestinale, che ha origine nell’intestino retto, ma risale poi lungo il colon. La colite ulcerosa colpisce soprattutto gli adolescenti e i giovani adulti, più spesso le donne; le cause non sono ben chiare: alcuni medici ritengono che si tratti di una risposta anomala dell’organismo a un’infezione o a una sostanza ingerita con gli alimenti, mentre altri attribuiscono particolare importanza a fattori psichici. In effetti, questa malattia colpisce soprattutto persone molto ansiose e adolescenti eccessivamente dipendenti dai genitori: si pensa, quindi, che uno stato di tensione emotiva prolungato e intenso possa provocare squilibri dell’afflusso di sangue all’intestino, a loro volta responsabili delle lesioni della mucosa.
La colite ulcerosa può avere gravità molto variabile: nei casi più lievi, il paziente può soffrire semplicemente di stitichezza e le feci possono essere a volte striate di muco o di sangue. Se la malattia evolve in modo grave, durante la crisi l’addome è gonfio e dolente, compaiono febbre e diarrea intensa, spesso sanguinolenta. Il paziente avverte un forte malessere, diventa anemico, si disidrata e dimagrisce molto rapidamente. Queste crisi sono alternate a periodi anche piuttosto lunghi di benessere.
Se la malattia compare in forma lieve, la terapia può essere basata solo sulla dieta, che deve essere povera di fibre vegetali durante la crisi, mentre nei periodi di benessere è utile aumentare gradualmente la quantità di scorie. Se la malattia ha origine psicosomatica, è utile chiedere consiglio a uno psicologo. Le forme gravi richiedono una terapia a base di farmaci, che deve essere prescritta dal medico.
L’appendicite
Nel primo tratto dell’intestino crasso è presente l’appendice, un sottile tubicino a fondo cieco che non ha alcuna funzione nell’uomo. Questo tubicino può essere ostruito da una piccola massa di feci o da un frammento solido presente nei cibi, ad esempio un seme: l’ostruzione provoca un rigonfiamento delle pareti dell’appendice, che aggrava ulteriormente la situazione, causando un ristagno dei materiali di rifiuto all’interno di quest’organo. I batteri presenti nell’intestino possono così provocare un’infezione dell’appendice, l’appendicite, che, nei casi trascurati, può portare alla perforazione e propagarsi al peritoneo.
Il primo sintomo di un’infezione dell’appendice è la comparsa di un dolore molto forte, localizzato intorno all’ombelico; l’ammalato non ha appetito, può avvertire un senso di nausea e vomitare più volte; talvolta compare un breve attacco di diarrea. Con il passare del tempo, il dolore si localizza alla parte inferiore destra dell’addome, e può propagarsi anche alla gamba destra; compare una febbre leggera, la lingua diventa patinosa. Infine, il dolore si estende a tutto l’addome e l’intestino può bloccarsi.
L’unica terapia valida dell’appendicite è l’asportazione chirurgica dell’appendice infiammata: questo intervento non comporta gravi rischi, e deve essere eseguito rapidamente, per evitare che l’infezione provochi la perforazione dell’appendice e si propaghi al peritoneo. Quindi, se compaiono sintomi sospetti, è indispensabile chiamare subito un medico.
La peritonite
L’infiammazione del peritoneo, la sottile membrana che ricopre gli organi addominali, ha conseguenze particolarmente gravi. Questa infiammazione, chiamata peritonite, è di solito provocata dalla rottura di uno degh organi dell’apparato digerente: questo può avvenire, per esempio, quando un’ulcera perfora lo stomaco o il duodeno, oppure quando un’infezione distrugge le pareti dell’appendice o della cistifellea. Le conseguenze sono comunque drammatiche: il succo gastrico acido, il contenuto dell’intestino o la bile si riversano nella cavità addominale, provocando una violenta infiammazione del peritoneo. La vasta superficie di quest’organo, a causa dell’infiammazione, riassorbe dalla cavità addominale grandi quantità di sostanze tossiche, che vengono immesse nei vasi sanguigni.
I sintomi provocati dalla peritonite acuta sono molto evidenti: il paziente appare gravemente sofferente, è pallido, inquieto, respira in modo superficiale; spesso sono presenti vomito e singhiozzo. L’addome è dolente e i muscoli addominali sono molto contratti, tanto che la parete dell’addome diventa dura come il legno; i muscoli della parete intestinale si paralizzano completamente: l’intestino si blocca e si riempie di gas, che provocano un rigonfiamento dell’addome, evidente anche dall’esterno. Negli stadi più avanzati della malattia, il paziente è abbattuto, quasi incosciente e i dolori addominali scompaiono: questo non significa un miglioramento, ma solo che i muscoli paralizzati dell’intestino non possono più contrarsi e di conseguenza non provocano alcun dolore. Per salvare l’ammalato è indispensabile un intervento chirurgico d’urgenza; se compaiono sintomi sospetti, è necessario chiedere subito l’intervento di un medico
Il blocco intestinale
L’occlusione o blocco intestinale, chiamata dai medici ileo, è una situazione molto grave, caratterizzata dal fatto che l’intestino non riesce più a far progredire il suo contenuto. Questo fenomeno può essere provocato da due diversi tipi di cause: da un’occlusione materia e dell’intestino, provocata, ad esempio, da un tumore molto voluminoso, da ernie strozzate, da grossi calcoli biliari o grovigli di vermi, oppure da una paralisi dei muscoli dell’intestino, come avviene iìi caso di peritonite o, per un breve periodo, dopo un intervento sull’addome. Nel primo caso i medici parlano di ileo meccanico, nel secondo di ileo dinamico.
I sintomi sono diversi nei due casi: il dolore addominale è caratteristico dell’ileo meccanico, ed è provocato dalle violente contrazioni dell’intestino, che cerca di forzare il blocco; spesso è accompagnato da borborigmi. Il vomito compare in entrambi i casi: precocemente se l’occlusione interessa il primo tratto dell’intestino, tardivamente se è più bassa. Nell’ileo paralitico è sempre presente il blocco dell’emissione delle feci e di gas dall’ano, mentre nell’ileo meccanico, se l’occlusione è alta, il tratto di intestino situato a valle può continuare a emettere il proprio contenuto, costituito da batteri e da cellule desquamate. Sempre presente è il gonfiore dell’addome.
Se questi sintomi compaiono in forma anche sfumata, è necessario sospettare la presenza di un’occlusione intestinale: in questo caso è essenziale non somministrare all’ammalato alcun farmaco, non eseguire clisteri e non forzarlo a mangiare o a bere; l’unica cosa da fare è chiamare immediatamente un medico.